Inleiding
Deze pagina geeft u uitleg over verwijdering van de neusamandel (adenoïd) bij volwassenen in het BovenIJ ziekenhuis. De meeste vragen zullen er door beantwoord worden. Is dit niet het geval, dan kunt u ons persoonlijk of telefonisch (020-6 346 212) benaderen.
Wat is de neusamandel?
leder mens heeft twee keelamandelen. Daarnaast heeft u nog tongamandelen (achter op je tong) en één neusamandel. Amandelen zijn lymfeklieren en kunnen allerlei door mond en neus binnenkomende ziektekiemen (bacteriën en virussen) bestrijden en hebben zodoende, als zij goed functioneren, een nuttige afweerfunctie. Wij onderscheiden:
- Keelamandelen
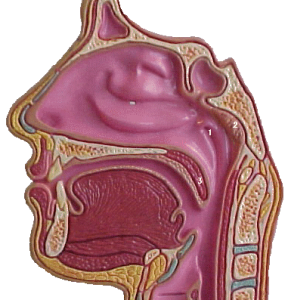
De keelamandelen zitten tussen het zachte gehemelte en de plooien van de keel, naast de tong achter in de mond.
- Tongamandel
De tongamandelen zitten achter op de tong en geeft zelden klachten.
- Neusamandel
De neusamandel zit aan de neusachterwand, achter het zachte gehemelte (huig) en verdwijnt vrijwel altijd in de puberteit (zie plaatje bij 2).
Wanneer de neusamandel verwijderen?
Boven de leeftijd van 14 jaar speelt een neusamandel zelden nog op.
Soms worden ziektekiemen in de neusamandel onvoldoende vernietigd en gaan deze zich ophopen. Dit laat de neusamandel groter worden. De neusamandelen kan dan, zelfs voortdurend, ontstoken raken. Soms zijn er dan ook klieren in de hals voelbaar. De neusamandel vervult dan geen nuttige afweerfunctie meer.
De gevolgen van een grote en/of zieke neusamandel kunnen zijn: voortdurend verstopte neus en oorklachten door afsluiten van de buis van Eustachius. Daarnaast kunt u last hebben van een vieze smaak in de mond, moeheid, snurken en een slechte adem.
Samenvattend kan gesteld worden, dat, wanneer de neusamandel meer kwaad dan goed doet, de KNO-arts vaak voorstelt de ziekmakende neusamandel eruit te halen.
De voorbereidingen direct na het polibezoek
Als de KNO-arts de indicatie voor een operatie samen met u heeft gesteld, gaat u naar het Patiënten Service Bureau (PSB – route 25) waar de PSB-medewerker een combinatieafspraak maakt voor het PSB en de anesthesioloog (route 32). U wordt gevraagd om voor u naar huis gaat een (digitale) vragenlijst voor de anesthesioloog in te vullen. U komt daarna op de afgesproken dag terug voor het gesprek met een verpleegkundige van het Patiënten Service Bureau en de anesthesioloog. Op deze manier worden alle benodigde gegevens die van belang zijn voor de operatie verzameld.
Aan de hand van een vragenlijst en lichamelijk onderzoek beoordeelt de anesthesioloog of er veilig een narcose kan worden ondergaan. Mogelijk is aanvullend onderzoek (bloedonderzoek, röntgenfoto van de borstkas, elektrocardiogram (hartfilmpje) of longfunctietest) nodig. Eventuele vragen over de narcose en medicijnen kunt u aan de anesthesioloog stellen.
Wanneer de anesthesioloog heeft beoordeeld dat de narcose veilig kan worden ondergaan, zal het Patiënten Service Bureau contact met u opnemen om een operatiedatum af te spreken.
Eventuele vragen over de narcose en uw medicijnen kunt u bij de polikliniek anesthesiologie stellen.
Belangrijk
- Uiteraard stopt u ten minste één dag voor de operatie met roken.
- Meldt de KNO-arts en anesthesist als er in uw familie aangeboren bloedstollingstoornissen voorkomen.
- Tien dagen voorafgaande aan de operatie mag u geen ASPIRINE-bevattende medicijnen (Aspro®, Sinaspril®, Ascal®, APC®) en bloedverdunners, zoals acenocoumarol (Sintrom®) en fenprocoumon (Marcoumar®) gebruiken, omdat deze middelen de bloedstolling beïnvloeden.
- Voor dabigatran (Pradaxa®), rivaroxaban (Xarelto®) gelden andere regels en dient u het gebruik te melden aan de anesthesioloog.
- Op de dag van de operatie dient u nuchter te zijn. Dit betekent, dat u vanaf middernacht voor de operatie niets meer eet of drinkt, zodat uw maag absoluut leeg is.
Ziekenhuisverblijf voor de operatie
Wat neemt u mee
Naast nachtgoed, kamerjas en pantoffels, neemt u uw medicijnen en afspraakkaart mee.
Laat kostbaarheden, sieraden en (veel) geld thuis!
Melden
U meldt zich, op de door de opname-afdeling afgesproken tijd, nuchter op de KNO-afdeling melden.
Verpleegkundige opname
Een verpleegkundige maakt u wegwijs op de afdeling, wijst u een bed, heeft nog enkele vragen, doet eenvoudig onderzoek en controleert of u nuchter bent. U krijgt een naambandje voor om uw pols en een operatiejasje om aan te trekken.
Medicijnen
Gebruikt u medicijnen, dan geeft u deze op de afdeling af (voldoende voor de gehele opnameperiode).
Operatie
U wordt vlak voor de operatie van de verpleegafdeling naar de voorbereidingskamer bij de operatiekamer gebracht. U krijgt een infuus en een zetpil tegen de pijn die na de operatie ontstaat. Met het infuus wordt u onder algehele narcose gebracht. U wordt beademd door een beademingsbuisje, dat via de mond in de luchtpijp wordt gebracht.
De neusamandel verwijderen heet in het Latijn adenotomie. Het verwijderen gebeurt via de mond met een speciaal instrument waarmee de neusamandel wordt weggesneden achter de huig vandaan. Som gebeurt dit met zicht op het operatiegebied door met een kijkbuisje via de neus te kijken. Na de operatie wordt vijf minuten op spontane bloedstolling gewacht voordat u weer wakker mag worden.
De operatie duurt ongeveer 10 minuten. Als u na de operatie weer goed wakker bent, wordt u van de uitslaapkamer naar de afdeling gebracht.
Ziekenhuisverblijf na de operatie
Bloed
Meestal komt er de eerste 3-6 uren na de operatie gering vers (helder rood) bloed uit de keel. Ook kan donker bloed worden gebraakt; dit is oud bloed dat tijdens de operatie in de maag terecht is gekomen. De verpleegkundige weet welke hoeveelheden nog normaal zijn.
Bedrust
Als u zich goed voelt, hoeft u op de operatiedag geen bedrust te houden.
Infuus
Het infuus wordt een paar uur na de operatie verwijderd, als u geplast en gedronken heeft.
Roken
Roken kan een nabloeding veroorzaken, dus roken is verboden in het ziekenhuis (en voortaan, uiteraard).
Douchen
Het nemen van een korte lauwe douche is toegestaan. U kan uw haren vanaf 24 uur na de operatie weer wassen.
Dieet
Gedurende het ziekenhuisverblijf raden wij u aan zachte en afgekoelde voeding te gebruiken en veel ijswater te drinken. Drink regelmatig kleine slokjes, zodat u de keel ‘in beweging’ houdt. Ook het kauwen van kauwgom geeft deze beweging. Drink liever ieder kwartier een klein slokje dan ieder uur één grote. De dag na de operatie kunt u uw voeding voorzichtig uitbreiden. Melkproducten worden over het algemeen als slijmvormend en plakkerig ervaren en koolzuurhoudende dranken als prikkelend.
Pijn
Uiteraard heeft u na de operatie pijn achter in de keel en soms (uitstralende) pijn in de oren. Veelvuldig drinken van ijswater (hoe pijnlijk ook) vermindert uiteindelijk toch de pijn. De pijn is meestal de tweede dag na de operatie verdwenen. Volgens een vast schema krijgt u pijnstillers.
Ontslag
Op de operatiedag kan u naar huis (meestal vier u na het wakker worden uit de narcose). U kunt vrijwel altijd op eigen gelegenheid naar huis.
Nazorg
Dieet
De dag na de operatie kunt u het dieet langzaam uitbreiden tot het normale.
Pijn
Ter bestrijding van de pijn kunt u bij drogist of apotheek paracetamol kopen, die u een uur voor de maaltijd moet innemen. Als u geen pijn meer heeft (meestal na twee dagen), hoeft u de pijnstillers niet meer te gebruiken.
Wond
De wond achter in de neus geneest met een korst die langzaam in 7-10 dagen (uiterlijk 14 dagen) vanzelf oplost of losraakt (een geringe bloeding kan daarbij optreden). Deze korst kan soms ook een beetje vies ruiken (rottende lucht); dit is normaal.
Koorts
Bij temperatuur boven de 38,5ºC neemt u contact op met het ziekenhuis.
Smaak
Smaakverandering is er na het verwijderen van de neusamandel vrijwel nooit.
Hoesten/schrapen
Door te krachtig hoesten of schrapen kunt u een nabloeding krijgen, omdat dan de wondkorst te snel kan losraken.
Sporten
De eerste twee weken na de operatie ontraden wij sporten.
Controle
Na ontslag uit het ziekenhuis wordt u zes weken na de operatie ter controle op de polikliniek van de KNO-arts terugverwacht. De verpleegkundige maakt deze afspraak voor u.
Complicaties
Complicaties komen zelden voor. Toch is het belangrijk hier wel iets over te zeggen.
Nabloeding
Bij iedere operatie, ook bij het operatief verwijderen van de neusamandel, is er sprake van enig risico. In dit geval is het voornaamste risico een nabloeding. Dit gebeurt bij minder dan 1,5% (meting in 2012) van alle amandeloperaties.
Een normale bloedstolling tijdens en na de operatie is van groot belang, daarom kan u voorafgaand aan deze ingreep geen bloedverdunnende middelen gebruiken. Deze middelen zorgen ervoor dat het bloed minder goed of in het geheel niet stolt. Eveneens is het verstandig te vermelden dat er in uw familie aangeboren bloedstollingstoornissen voorkomen.
De kans op een nabloeding is de eerste 6 uur na de ingreep het grootst. Na ontslag is het risico van een nabloeding nog kleiner.
Bij een nabloeding is de korst te vroeg losgelaten en is een bloedvaatje weer gaan bloeden. Dit bloed is altijd helder rood. Er ontstaat dan soms een slecht nieuw stolsel, dat voorkomt dat het bloedende bloedvaatje zich kan terugtrekken en afsluiten, zodat er afwisselend wel en geen bloeding optreedt.
Meldt dat altijd. Heel soms is het noodzakelijk het niet goed afsluitende stolsel te verwijderen, zodat een nieuw en beter stolsel kan ontstaan.
Bij een nabloeding thuis wordt u verzocht contact op te nemen met het ziekenhuis (binnen kantooruren: 020-6 346 212; buiten kantooruren: 020-6 346 200).
Herstel
De dag na de operatie kunt u bij goed weer naar buiten. Het is wel verstandig om veel te rusten en vroeg naar bed te gaan als u nog moe bent. Na deze week kan u meestal weer aan het werk (of naar school). Soms blijft nog enkele dagen af en toe achter in de keel pijn bestaan.

